Ya hemos comentado en algunos artículos la dificultad de interpretar correctamente los datos estadísticos que nos bombardean continuamente sobre infinidad de cuestiones (número de desempleados, afiliados a la SS, salarios medios y medianos,…). Veamos ahora lo que ocurre con la evolución y el estado actual de la pandemia y, sobre todo, la efectividad de las vacunas no esterilizantes que son las usadas en la actual fase.
1.- LAS VACUNAS: LA INFECCIÓN, LA ENFERMEDAD Y LAS MUTACIONES
Las vacunas no esterilizantes son muy efectivas contra la evolución de la enfermedad de cada persona concreta una vez contraída, pero no contra el contagio en sí, pues lo “único” que producen es que la enfermedad no evolucione en su gravedad y, por lo tanto, evitan hospitalizaciones, entradas en UCI y fallecimientos. Dado que las actuales vacunas no son esterilizantes puede parecer claro, en principio, que los no vacunados contagian igual que los vacunados. En definitiva, parecería, insistimos que en principio, se tiene igual probabilidad de contagiar a otros estando o no vacunados. Antes o después TODOS (vacunados o no) podemos infectarnos e infectar a los demás. Es decir parece que, insistimos de nuevo que en principio, la vacunación NO a afecta a la trasmisión a otros: afecta FUNDAMENTALMENTE a uno mismo en la evolución de su propia enfermedad una vez contraída
PERO “EL DIABLO ESTÁ EN LOS DETALLES”
A.-EFECTOS SECUNDARIOS DE LAS VACUNAS. Las personas vacunadas son usualmente infectadas de forma casi asintomática y, por lo tanto, suelen ellos mismos una vez contagiados producir virus en niveles más bajos que los no vacunados y además, generalmente, una menor cantidad de virus equivale una enfermedad menos grave. Dicho de otra forma, las personas vacunadas una vez infectadas, tienen menos posibilidades de transmitir un número de virus que puedan causar una afección grave a otros, por lo que los no vacunados si pueden afectar a la evolución de la enfermedad en el conjunto total pues pueden infectar “con más potencia” (primera razón para vacunarse por los demás).
En realidad las vacunas producen varios tipos de defensas. Unas son los tan mentados anticuerpos, producidos por las células B: unos son del tipo neutralizante que bloquean la unión del virus a nuestras células, pero otros son los que marcan (“avisan”) uniéndose a trozos de proteínas que se están produciendo en las células infectadas y sirven de señales para que el sistema inmune las identifique y destruya. Además de todo eso, están los linfocitos T, Cd4 y Cd8 que funcionan de forma distinta a los anticuerpos, con un mecanismo que reacciona frente a trozos de proteínas muy diversos, que existen cuando hay infección y no sólo contra la proteína S del virus que es la que permite entrar al virus en nuestras células (que es la misión propia de los anticuerpos). En concreto, los linfocitos T y Cd8 actúan destruyendo las células infectadas y los Cd4 estarían en la retaguardia, induciendo la creación de más Cd8. Por esta razón adicional la vacunación tiene el beneficio extra de reducir los contagios (segunda razón para vacunarse por los demás)
Las vacunas actuales se han estudiado con lupa y se les ha puesto la etiqueta de que no esterilizan, pero es que casi ninguna vacuna de cualquier otra enfermedad lo hace. Si en otras enfermedades infecciosas, como la tosferina o la difteria, se hicieran controles todos los días a miles de personas, probablemente tendríamos a gente positiva asintomática, y las vacunas de otras enfermedades, aunque no sean esterilizantes, cortan la transmisión. En realidad, la misión de las vacunas era evitar la enfermedad grave y en ese apartado el éxito es rotundo.
B.- MUTACIONES. Todo aquello que depende de material genético está expuesto a mutar y muta. El covid no es un virus especialmente cambiante, otros, como el virus de la gripe, mutan muy rápido y cada año resultan ser un enemigo novedoso. El ARN del covid tiene unas 30.000 letras y cada partícula viral puede replicarse miles de veces en una célula, y con tanta actividad el que se produzcan errores en el copiado del ARN, es una cuestión de probabilidad: cuantas más copias se hacen de algo, más posibilidades existen de cometer errores. Estas mutaciones se producen sin un propósito concreto, aunque `podemos escuchar afirmar: “No es sorprendente que los virus muten para volverse más infecciosos”, pero las mutaciones ocurren por azar (son “preadaptativas”). Si las novedades hacen que la enfermad sea menos agresiva el portador sobrevivirá más a la enfermedad lo que facilita que el virus se reproduzca más, y por lo tanto estas mutaciones tenderán a propagarse. Por ello, que los cambios sean al azar, no contradice la idea de que frecuentemente aparezcan variantes víricas más transmisibles (más infecciosas).
Afortunadamente, la capacidad de contagio no lleva asociada una enfermedad más grave, y de hecho, cuando surge una variante muy agresiva tiende a disminuir su capacidad de contagio, porque si produce el fallecimiento del portador éste ya no infectará a más personas: en las mutaciones la agresividad y la capacidad de contagio muchas veces se equilibran. Por pura competencia, las más transmisibles suelen comerles el terreno a las menos. Es decir, los virus no mutan para ser más infecciosos, más bien los virus mutan, y, si producen variantes más infecciosas, solemos darnos cuenta de su presencia porque resultan más exitosas en sus contagios. Ante una mutación hay tres escenarios básicos: el primero es que la mutación desaparezca sin hacer mucho ruido (como ya ha ocurrido con muchas variantes del covid), el segundo es que las vacunas no ofrecen una buena protección frente al contagio, pero sí frente a la enfermedad grave (como ya ha ocurrido con la variante delta), y el tercero es que provoque que las vacunas sean menos eficaces a la hora de prevenir el covid severo.
La gripe se considera un mal endémico de virulencia media, pero para la tercera edad no lo es pues deriva en una enfermedad grave e incluso letal para muchas personas mayores (¡y no sale en las noticias!). Hasta hace unos años, se consideraba que se debían vacunar contra la gripe (que muta anualmente y por eso hay que modificar las vacunas también anualmente) sólo a las personas a las que les afecta más (mayores, sanitarios y grupos de riesgo) pero no al resto porque «no me va a pasar nada«. Pero ese planteamiento se ha modificado pues es “simplista” ya que con las mutaciones, los virus se van adaptando a nosotros y si quieren replicarse, necesitan evadir la protección que aportan las vacunas pero, por otro lado, con esas mutaciones a menudo dejan de ser tan patógenos por la inmunidad previa que también producen las vacunas (aunque no sean esterilizantes). Es una co-evolución o compensación evolutiva facilitada por lo que aportan las vacunas pues consiguen una protección que fuerza al virus a cambiar. En definitiva, las mutaciones también pueden convertirse en un arma de autodestrucción del propio virus.
Desde que el coronavirus realizó el salto a nuestra especie, hace casi dos años, ha acumulado más de 13.000 mutaciones. Será cuestión de azar que ocurran mutaciones en el virus que supongan un cambio drástico en su letalidad (mayor o menor) aunque como la tasa de letalidad global del virus no es determinante en su supervivencia ya que las principales tasas de ataque ocurren en estadios menos graves de la enfermedad no es probable que estas mutaciones sean exitosas. Sí que es esperable que surjan nuevas mutaciones que aumenten la capacidad de transmisión del virus y también son posibles las mutaciones que supongan una menor eficacia de las vacunas. Su éxito dependerá, de nuevo, de lo rápido que se consiga vacunar a un elevado porcentaje de la población mundial (tercera razón para vacunarse por los demás).
2.- ESTADÍSTICA: LA EFECTIVIDAD DE LAS VACUNAS. DATOS ABSOLUTOS Y RELATIVOS
En todo el periodo prevacunal se han usado principalmente dos tipos de indicadores: la Incidencia Acumulada de casos nuevos en 14 días (IA14) porque adelantaba el número de hospitalizaciones y los indicadores de capacidad hospitalaria o de UCI, porque informaban de la capacidad de atender pacientes (no sólo afectados por el virus) y prepararse ante situaciones de saturación. En la fase postvacunas, tras la vacunación masiva de más del 80 % de la población total, ambos indicadores han modificado su interés porque la IA14 ya no representa lo que realmente importa que son los datos de enfermedad grave, pues tras la vacunación de las personas de más riesgo (fundamentalmente, aunque no sólo, mayores de 60 años) la transmisión ya no produce tanta hospitalización, UCI y fallecimientos como en las primeras oleadas. Ahora los indicadores más relevantes pasan a ser las nuevas hospitalizaciones en vacunados (¡que “parece” que generan casi la mitad de los ingresos!) y las nuevas hospitalizaciones en no vacunados (que “parece” que generan la otra mitad de los ingresos)
Veamos la confusión que producen algunos datos con un ejemplo teórico, pero con datos muy aproximados a la realidad, en una población de 5.000 personas mayores de 12 años, en los que el 90% están ya vacunados (4.500) y, por lo tanto, el 10% (500) no están vacunados y en la que semanalmente ingresan 90 personas en la UCI, 40 de ellos vacunados y 50 no vacunados:

El porcentaje total de ingresados en UCI sería de un 1,8% (90/5.000), pero esta cifra conjunta de vacunados y no vacunados no ofrece mucha información sobre el riesgo de ingreso. Titulares como “el 44,4 % de los pacientes covid ingresados en UCI estaban vacunados” (o su complementaria “el 55,6 % de los pacientes ingresados en UCI no estaban vacunados”) levantan dudas sobre la efectividad de las vacunas, pero en estos titulares no se considera que la población de procedencia de estos ingresos (el número de pacientes vacunados y no vacunados en la región) es muy diferente.
Los 500 no vacunados han generado 50 ingresos/semana en UCI, con un porcentaje sobre su colectivo del 10% (50/500) y los 4.500 de vacunados han generado 40 ingresos, con un porcentaje sobre su colectivo de 0,9% (40/4500). Estos porcentajes separados por grupos (vacunados/no vacunados) ya informan de la diferencia en riesgo de ingresar en la UCI : 11 veces más (un 1.100 % más en términos relativos) y ofrecen una información mejor enmarcada para la toma de decisiones que traslada confusamente la idea de que estos riesgos se repartían prácticamente mitad y mitad. Estos datos relativos (y no la proporción de personas ingresadas), son los que importan para informar sobre la efectividad de la vacunación.
3.-ESTADÍSTICA. LA PANDEMIA, LAS VACUNAS Y LA EDAD
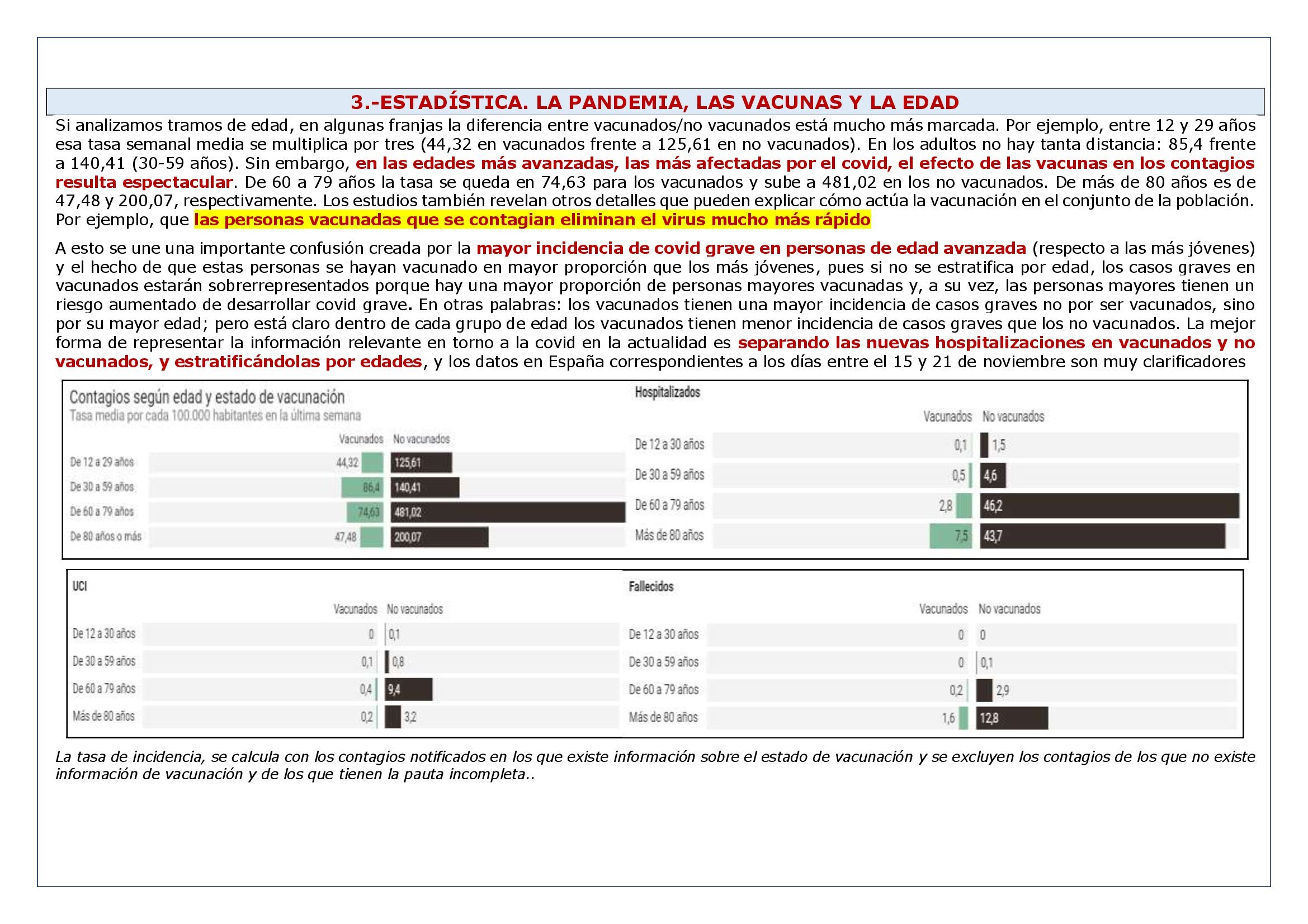
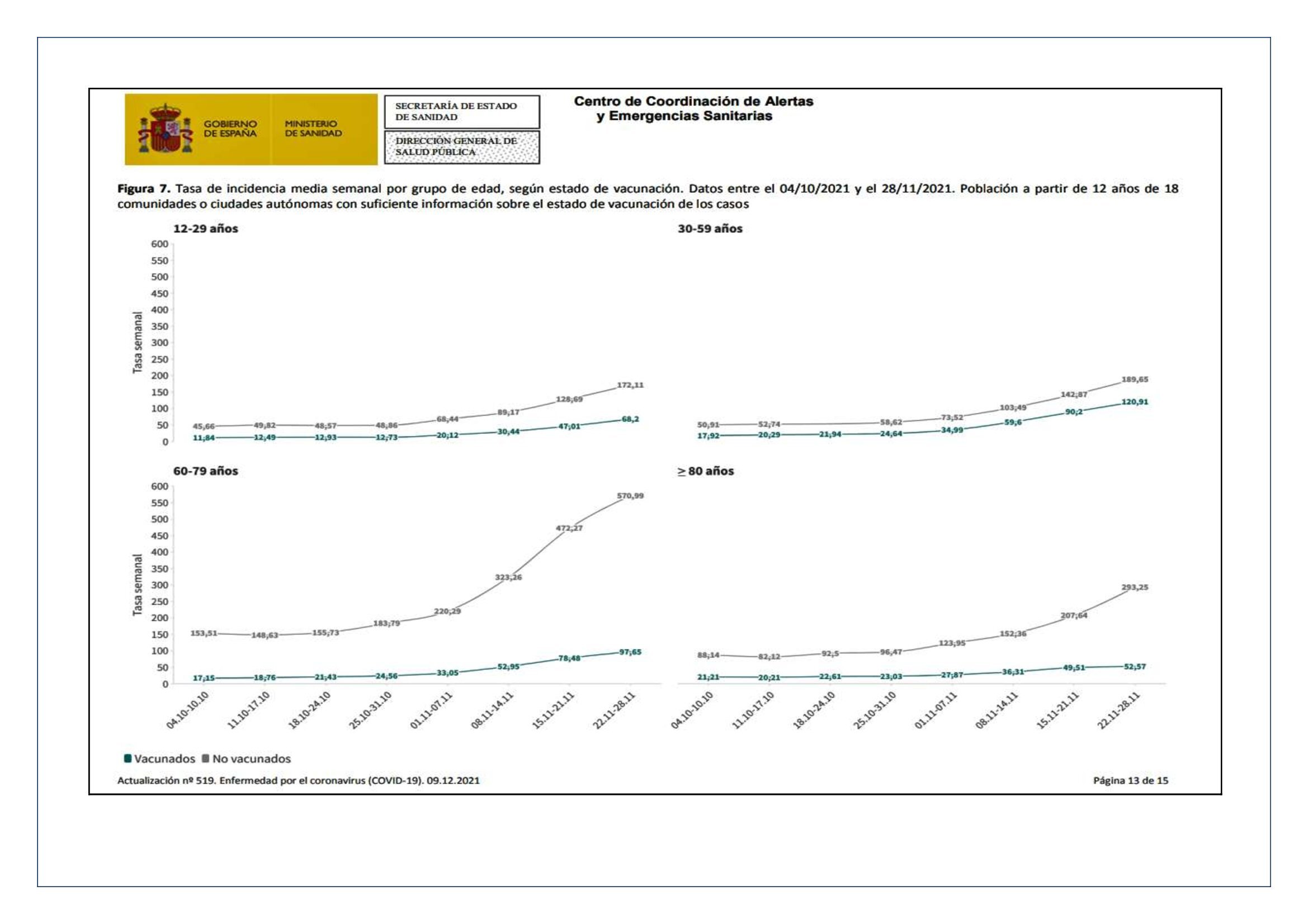
Si analizamos tramos de edad, en algunas franjas la diferencia entre vacunados/no vacunados está mucho más marcada. Por ejemplo, entre 12 y 29 años esa tasa semanal media se multiplica por tres (44,32 en vacunados frente a 125,61 en no vacunados). En los adultos no hay tanta distancia: 85,4 frente a 140,41 (30-59 años). Sin embargo, en las edades más avanzadas, las más afectadas por el covid, el efecto de las vacunas en los contagios resulta espectacular. De 60 a 79 años la tasa se queda en 74,63 para los vacunados y sube a 481,02 en los no vacunados. De más de 80 años es de 47,48 y 200,07, respectivamente. Los estudios también revelan otros detalles que pueden explicar cómo actúa la vacunación en el conjunto de la población. Por ejemplo, que las personas vacunadas que se contagian eliminan el virus mucho más rápido
A esto se une una importante confusión creada por la mayor incidencia de covid grave en personas de edad avanzada (respecto a las más jóvenes) y el hecho de que estas personas se hayan vacunado en mayor proporción que los más jóvenes, pues si no se estratifica por edad, los casos graves en vacunados estarán sobrerrepresentados porque hay una mayor proporción de personas mayores vacunadas y, a su vez, las personas mayores tienen un riesgo aumentado de desarrollar covid grave. En otras palabras: los vacunados tienen una mayor incidencia de casos graves no por ser vacunados, sino por su mayor edad; pero está claro dentro de cada grupo de edad los vacunados tienen menor incidencia de casos graves que los no vacunados. La mejor forma de representar la información relevante en torno a la covid en la actualidad es separando las nuevas hospitalizaciones en vacunados y no vacunados, y estratificándolas por edades, y los datos en España correspondientes a los días entre el 15 y 21 de noviembre son muy clarificadores